11 kwietnia br. Parlamentarny Zespół ds. Kardiologii dyskutował na temat priorytetów dla tej dziedziny medycyny na najbliższe lata. W posiedzeniu udział wzięli wybitni specjaliści w dziedzinie chorób krążenia, m.in. dyrektor Narodowego Instytutu Kardiologii, przewodnicząca Krajowej Rady ds. kardiologii prof. Janina Stępińska, prezes Polskiego Towarzystwa Kardiologicznego prof. Robert Gil i prezes Polskiego Towarzystwa Lipidologicznego prof. Maciej Banach. W pracach Zespołu ds. Kardiologii uczestniczyła też rzeczniczka praw dziecka Monika Horna-Cieślak.

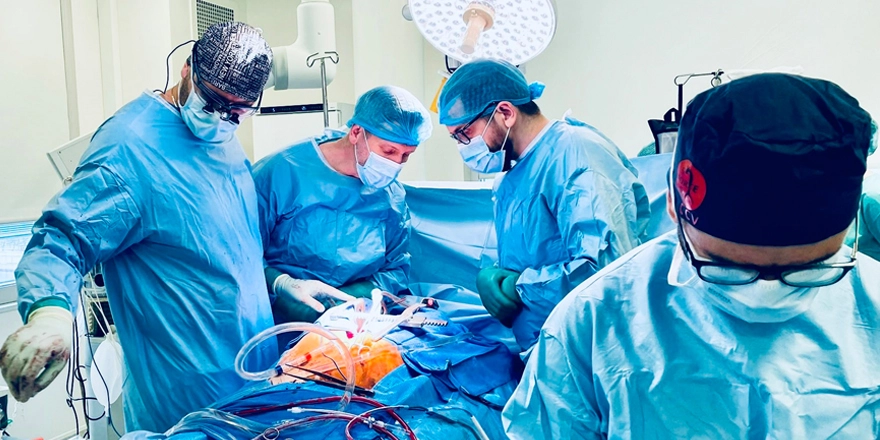
Polscy specjaliści na szkoleniu w paryskim Hôpital Européen Georges-Pompidou

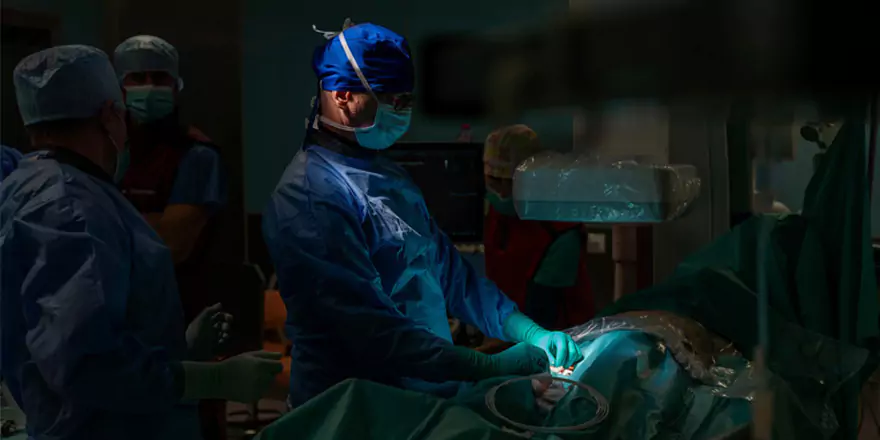
Pierwsze na Mazowszu zabiegi przezcewnikowego zwężenia zatoki wieńcowej